Критерии выписки недоношенного ребенка из роддома
Выписка недоношенного ребенка из роддома или отделения патологии новорожденных — важный и ответственный момент. Врачи оценивают состояние малыша по нескольким критериям, прежде чем принять решение о его готовности к домашнему уходу:
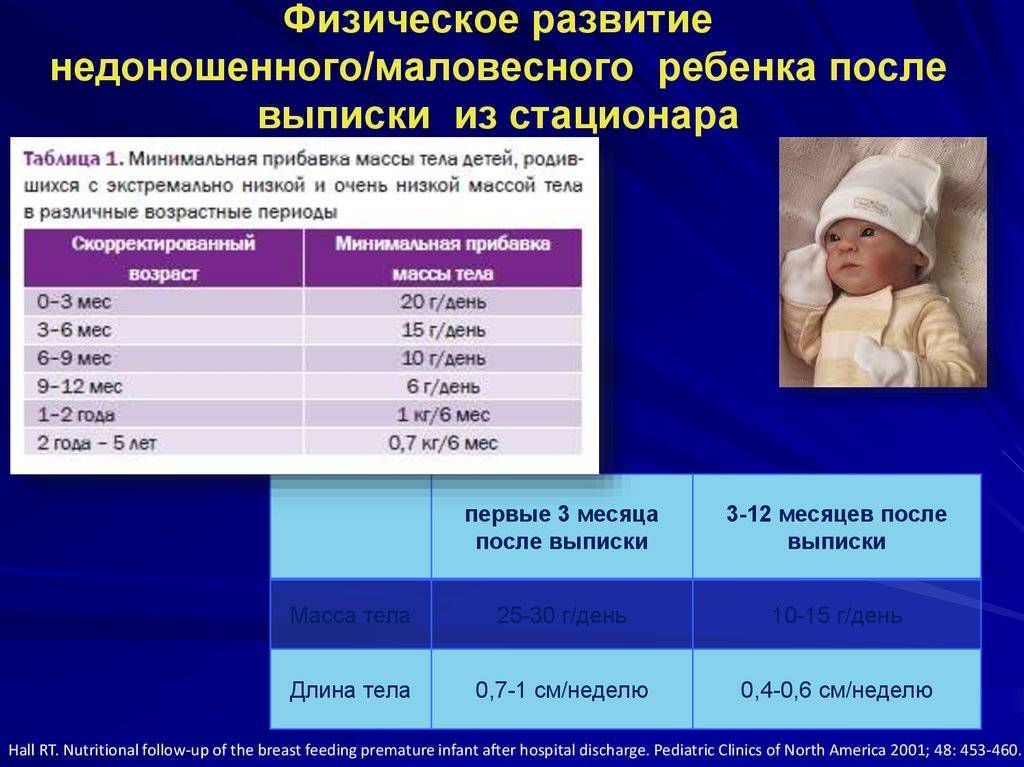
- Стабильная прибавка в весе. Ребенок должен хорошо набирать вес — не менее 15-30 г в сутки.
- Способность поддерживать нормальную температуру тела без дополнительного обогрева.
- Отсутствие проблем с дыханием и сердечно-сосудистой системой.
- Способность самостоятельно питаться грудью или из бутылочки.
- Отсутствие инфекционных заболеваний.
- Нормальные показатели анализов крови и других обследований.
Если все эти условия соблюдены, врачи могут рекомендовать выписку, даже если вес ребенка еще не достиг нормы доношенного новорожденного.

Минимальный вес для выписки недоношенного ребенка
Как правило, недоношенных детей не выписывают домой, пока их вес не достигнет хотя бы 2000 г. Однако в некоторых случаях возможна выписка и с меньшим весом:
- 1800-2000 г — если ребенок хорошо развивается и набирает вес.
- 1600-1800 г — в исключительных случаях при стабильном состоянии и готовности родителей к уходу.
- Менее 1600 г — крайне редко, только если невозможно продолжить выхаживание в стационаре.
Главное — не столько абсолютная цифра веса, сколько общее состояние и развитие ребенка. Некоторые крупные недоношенные могут быть не готовы к выписке и при весе более 2 кг.
Сроки пребывания недоношенного ребенка в стационаре
Длительность пребывания недоношенного малыша в роддоме или отделении патологии новорожденных зависит от нескольких факторов:
- Степень недоношенности и масса тела при рождении
- Наличие осложнений и сопутствующих заболеваний
- Скорость развития и набора веса
- Готовность к самостоятельному питанию
В среднем сроки могут составлять:
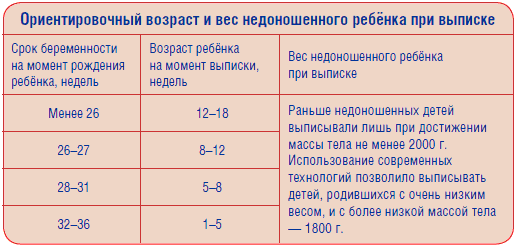
- 1-2 недели при сроке 35-37 недель
- 2-4 недели при сроке 32-34 недели
- 4-8 недель при сроке 28-31 неделя
- 8-12 недель и более при сроке менее 28 недель
Некоторые глубоко недоношенные дети могут находиться в стационаре до 3-4 месяцев, пока не будут готовы к выписке.
Обследования недоношенного ребенка перед выпиской
Перед выпиской недоношенного малыша проводится комплексное обследование для оценки его состояния и готовности к домашнему уходу:
- Общий и биохимический анализ крови
- УЗИ головного мозга, сердца, органов брюшной полости
- ЭКГ
- Офтальмологический осмотр
- Аудиологический скрининг
- Нейросонография
- Рентген грудной клетки и брюшной полости по показаниям
Также оценивается неврологический статус, рефлексы, мышечный тонус. При необходимости назначаются дополнительные исследования.
Подготовка родителей к выписке недоношенного ребенка
Важный этап перед выпиской — обучение родителей особенностям ухода за недоношенным малышом. Медперсонал проводит инструктаж по следующим вопросам:
- Правила кормления и расчет необходимого объема питания
- Техника прикладывания к груди или кормления из бутылочки
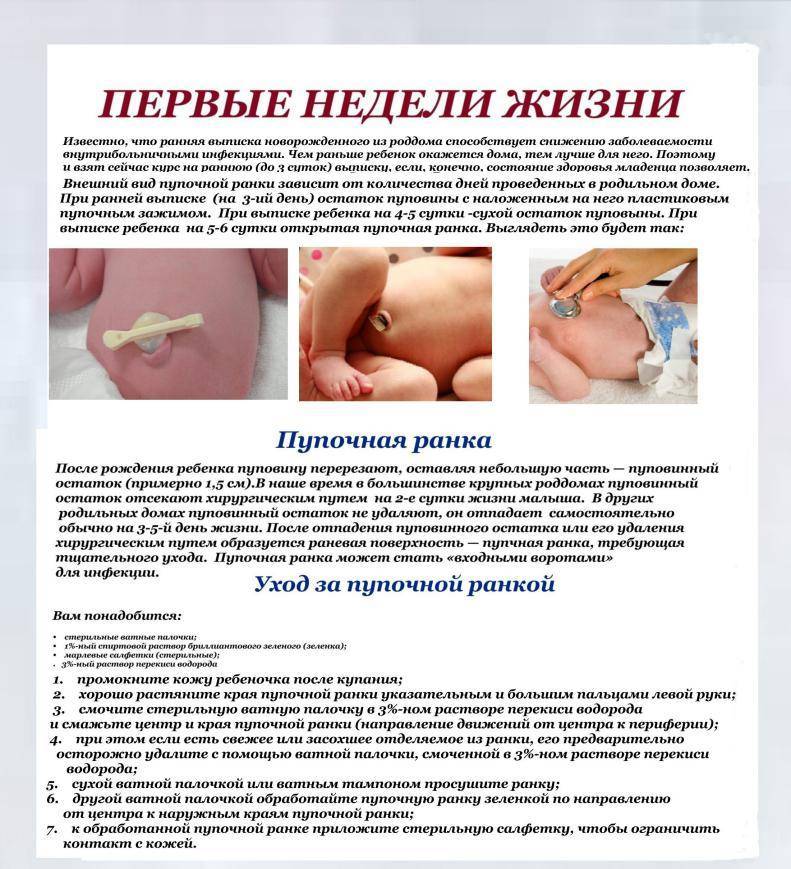
- Уход за кожей и слизистыми оболочками
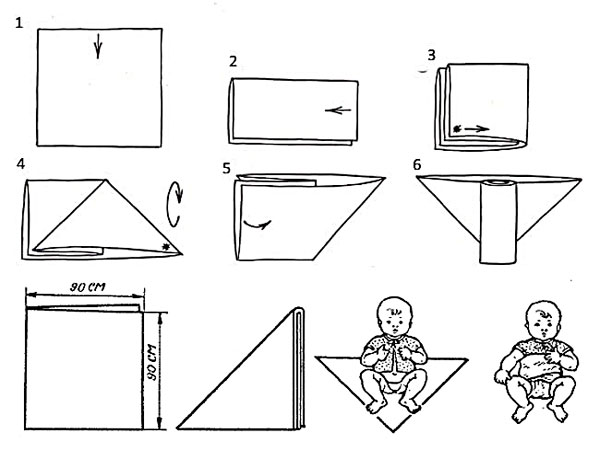
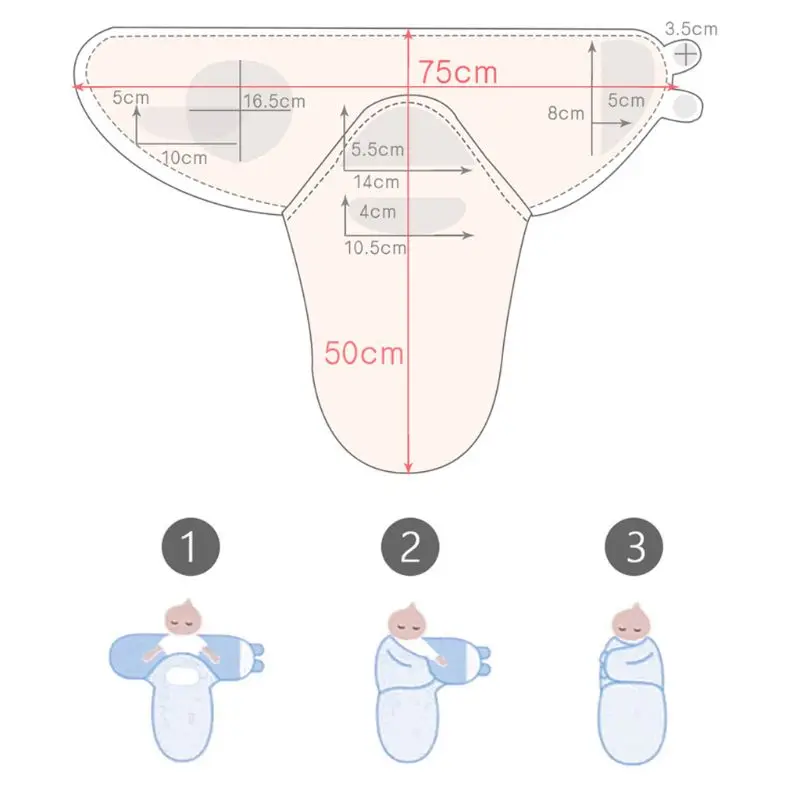
- Купание и пеленание
- Профилактика гипотермии
- Массаж и гимнастика
- Правила приема лекарств и витаминов
Родителям объясняют, на какие тревожные симптомы следует обращать внимание и в каких случаях срочно обращаться к врачу.

Особенности ухода за недоношенным ребенком после выписки
Недоношенные дети требуют особого ухода и внимания после выписки домой:
- Строгое соблюдение режима кормления и дозировки питания
- Поддержание оптимальной температуры в комнате (24-26°C)
- Ограничение контактов в первые недели
- Регулярный контроль веса
- Своевременное проведение профилактических прививок
- Наблюдение у педиатра и узких специалистов
- Развивающий массаж и гимнастика
При правильном уходе большинство недоношенных детей успешно догоняют в развитии своих доношенных сверстников к 1-2 годам.
Часто задаваемые вопросы о выписке недоношенных детей
Могут ли выписать недоношенного ребенка весом менее 2 кг?
Да, в некоторых случаях возможна выписка недоношенных детей с весом 1800-2000 г, если их состояние стабильное и они хорошо развиваются. Однако чаще всего стараются достичь веса не менее 2 кг.
Сколько времени обычно находится в роддоме ребенок, рожденный на 34 неделе?
В среднем дети, рожденные на 34 неделе беременности, проводят в стационаре 2-3 недели. Однако сроки могут варьироваться от 1 до 4 недель в зависимости от состояния ребенка.

Нужно ли продолжать докармливать недоношенного ребенка смесью после выписки?
Да, часто недоношенным детям требуется докорм специализированными смесями для недоношенных даже после выписки. Схему кормления определяет врач индивидуально для каждого ребенка.
Когда можно начинать гулять с недоношенным ребенком после выписки?
Первую прогулку обычно рекомендуют через 1-2 недели после выписки при благоприятных погодных условиях. Начинать нужно с 15-20 минут, постепенно увеличивая продолжительность.
Заключение
Выписка недоношенного ребенка из роддома — важный этап, к которому нужно тщательно подготовиться. Основные критерии готовности к выписке — стабильное состояние, способность поддерживать температуру тела, самостоятельно питаться и набирать вес. Минимальный вес для выписки обычно составляет около 2 кг, но возможны исключения. Сроки пребывания в стационаре зависят от степени недоношенности и могут составлять от 2 недель до 3-4 месяцев. Перед выпиской проводится комплексное обследование ребенка и обучение родителей правилам ухода. При правильном наблюдении и уходе недоношенные дети имеют хорошие шансы на нормальное развитие.